Obsah
1. Nárůst alergických onemocnění, současný stav prevence
2. Hypoalergenní mléka (HA mléka)
3. Nutnost revize používání HA mlék k prevenci alergie
4. Studie o prevenci alergických onemocnění HA mléky
4.1. Studie GINI
4.2. Novější studie s HA mléky
5. Otázky a současný pohled na prevenci alergie HA mléky
6. Zrání imunity, kontakt s alergeny
7. Aktivní imunitní tolerance
8. Závěr – medicína založená na důkazech
1. Nárůst alergických onemocnění, účinnost prevence a výživa kojence
V průmyslovém světě trvá již déle než 50 let znepokojivý nárůst alergických onemocnění a posledních 40 let vzestup prevalence astmatu (1). Strategie k řešení této situace jsou zcela neúčinné (1). Od posledního doporučení WAO (Světové alergologické organizace) a WHO z r. 2005 k prevenci alergií a astmatu (2) přibylo již tolik nových informací, že se s nimi uvedený konsenzus dostává do zásadních rozporů. I dnešní množství a různorodost preventivních metod s nepřesvědčivými výsledky souvisí s tápáním při jejich hledání. Toto zčásti souvisí i se skutečností, že o příčinách vzniku a nárůstu alergií a astmatu existují pouze kusé poznatky (1). Z jatrogenních příčin alergií byl potvrzen vliv paracetamolu, pravděpodobný je účinek širokospektrých antibiotik u těhotných a kojenců, možný je i negativní dopad některých nedostatečně prověřených „preventivních“ aktivit. O výživě v kojeneckém věku se soudí, že má na výskyt alergických onemocnění v dalším životě významný vliv. Informace o optimálním složení kojenecké stravy se však liší podle různých lékařských oborů i komerčních zdrojů s kolísavým stupněm odbornosti.
Jedním z běžně doporučovaných pokusů o prevenci alergie je minimalizace příjmu bílkoviny kravského mléka. K tomu se u nekojených dětí do 4 měsíců života využívají hypoalergenní mléka tam, kde je výskyt alergie v příbuznosti 1. stupně. V tomto vymezení byla aplikace HA mlék z preventivní indikace doporučena v r. 2008 evropskou výživovou komisí při ESPGHAN.
Medicínsky nejasné důvody však u nás často vedou k tomu, že hypoalergenní mléka jsou doporučována i dětem s běžným rizikem alergie, kde nebyl jejich účinek studovaný. Podávají se často dokonce i po 4 měsících života, kdy má být, v zájmu budování aktivní orální imunitní tolerance, imunitní systém potravinovým alergenům exponován. Navíc, od r. 2008 došlo k zásadním posunům v poznatcích účinků alergenů bílkoviny kravského mléka (BKM) právě v nejčasnějších obdobích života. Preventivní aplikace hypoalergenních mlék je s těmito poznatky v rozporu již od samého narození člověka.
2. Hypoalergenní mléka (HA mléka)
Hypoalergenní mléka (HA mléka, mléčné hydrolyzáty) jsou chemicky upravená kravská mléka, u kterých jsou bílkoviny rozštěpeny na peptidy. Redukcí bílkovin se v nápoji snižuje množství alergenů. Podle definice jsou HA mléka přípravky, na které alergickými projevy nereaguje nejméně 90% pacientů s alergií na BKM, a to s 95 % spolehlivostí.
HA mléka se jednak připravují hydrolýzou syrovátky, která z mléka vzniká po vysrážení a odstranění kaseinu, hlavní mléčné bílkoviny. Jde o syrovátkové lyzáty. Druhý typ vzniká chemickým rozkladem kaseinu a proto neobsahuje peptidy ze syrovátky. Peptidy v HA mlécích obsažené tedy vždy zastupují jenom část spektra mléčných bílkovin.
Extensivní mléčný hydrolyzát obsahuje více než 95 % peptidů o molekulární hmotnosti menší než 3000 D, parciální lyzát má větší procento peptidů o velikosti v romezí 3 000 – 10 000 D.
Z hypoalergenních mlék se u nás nejčastěji používají Hipp HA Combiotic, Nutrilon HA, Nestlé Beba HA, Sunar HA. HA mléka byla zavedena k léčbě manifestní alergie na BKM, v posledních letech se však hojně používají i k pokusům o prevenci alergických onemocnění. Jejich preventivní i nežádoucí účinnost však zůstává nedořešenou otázkou. Navíc, po počátečních optimistických představách nastalo období negativních poznatků.
3. Nutnost revize používání HA mlék k prevenci alergie
Problematika prevence alergických nemocí HA mléky vyžaduje revizi z následujících důvodů:
- Nové poznatky ze studií s hypoalergenními mléky z posledních let.
- Výsledky některých novějších studií zcela zpochybňují „prevenci“ alergie HA mléky, viz „Jsou hypoalergenní mléka na prevenci alergie účinná?“.
- Nedostatečně zmapovaný populační dopad preventivní aplikace HA mlék.
- Velmi četné pokusy o prevenci alergie podáváním HA mlék nemají zřejmý pozitivní odraz v populaci. Existují naopak údaje o trvajícím nárůstu alergických onemocnění.
- Koncepční nesoulad pokusů o eliminaci BKM s poznatky o imunitní toleranci.
- Aktuální koncepce prevence alergických onemocnění nemůže opomíjet studie posledních let. Jde např. rozsáhlou studii Katze z r. 2010 u nekojených dětí (12). Vyplývá z ní vhodnost expozice BKM již od nejčasnějších období života a nikoli eliminace, která je provázené nárůstem klinických projevů alergie na mléko. Studie Nwaru (2010) prokázala nárůst alergie nejen na alergeny potravinové, ale i respirační u dětí s pozdním zavedením BKM. Také současné materiály WAO zdůrazňují význam imunitní tolerance a její poruchu u alergických jedinců s vazbou na deficit regulačních imunitních funkcí (1).
4. Studie o prevenci alergických onemocnění HA mléky
V posledních 20 letech proběhl větší počet pokusů o prevenci alergických onemocnění HA mléky. Počet studií s řádným projektem, provedením a hodnocením je však velmi omezený. Sledují účinek HA mlék, podávaných nejčastěji do 4 měsíců života, na budoucí výskyt alergických onemocnění.
4.1. Studie GINI
Jako hlavní podklad pro preventivní aplikaci HA mlék sloužila studie GINI (Německá intervenční výživová studie), ve které bylo podáváno dětem se zvýšeným rizikem alergie jedno ze třech hypoalergenních mlék nebo standardní kojenecké mléko. Přes původní pozitivní zprávy byly naděje z této studie zhaceny následnými, zřetelně negativními výsledky.
Ochranný účinek HA mlék vůči alergickým onemocněním nebyl studií GINI prokázán. Šlo o alergii na potraviny, průduškové astma, opakované kopřivky a atopický ekzém. Po 1 a 3 letech ve skupině dětí s HA mléky se jejich výskyt významně nelišil od dětí s kojeneckými standardními mléky.
Změny projektu studie GINI. Od 3 let trvání studie došlo k zásadním, znehodnocujícím změnám projektu obzvl. v diagnostice atopického ekzému. Z tohoto důvodu hodnocení výskytu atopického ekzému i alergických onemocnění jako celku nemohlo odpovídat realitě (viz „Jsou hypoalergenní mléka na prevenci alergie účinná?“).
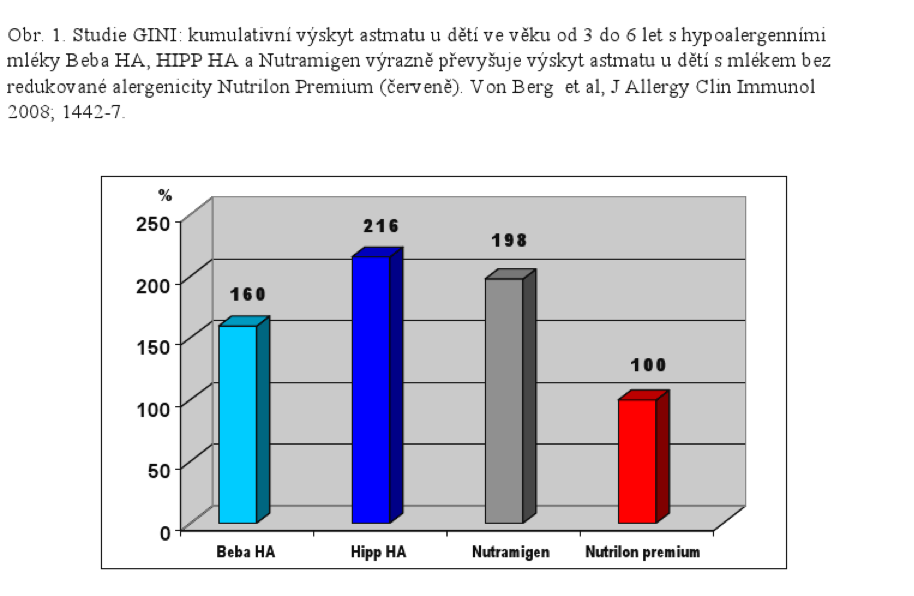
Výskyt průduškového astmatu u dětí s HA mléky značně převyšoval stav u kontrol. Za období 2 – 3 roky života stoupl výskyt astmatu u dětí s HA mléky až na 137 % výskytu u kontrol se standardními mléky, u dětí s výlučnou výživou HA mléky do 4 měsíců dokonce až na 290 %. V období 3 – 6 let života byl výskyt astmatu u dětí s HA mléky 160 – 220 % ve srovnání se skupinou s běžnými kojeneckými mléky.
4.2. Novější studie s HA mléky
Ani novější studie nezaznamenaly ochranný účinek hypoalergenních mlék proti alergickým nemocem, např. studie Kuo (2011). Významná studie KOALA zjistila u dětí s HA mléky 3,86 x a 2,42 x vyšší výskyt hvízdavého onemocnění průdušek ve 2 letech oproti dětem se standardní kojeneckou mléčnou výživou a také 1,78 x a 1,62 x větší výskyt atopického ekzému (3). U dalších studií s HA mléky je jejich hlavním problémem kvalita.
5. Otázky a současný pohled na HA mléka v prevenci alergie
Nejasnosti o prevenci alergie a HA mlécích převažují nad racionálními poznatky. Tendence k senzibilizaci nekoreluje se stupněm hydrolýzy mléčných bílkovin, tedy s molekulovou hmotností vzniklých peptidových řetězců. Nabízející se analogie účinků různých „podobných“ mléčných lyzátů neodpovídají poznatkům z hromadných studií a vůbec už ne nepředvídatelné individuální odezvě. Skutečnost je taková, že kojenec, neopakovatelný jedinec s unikátním imunitním potenciálem, reaguje nepředvídatelně na různé, vzájemně neporovnatelné směsi aminokyselinových řetězců, vzniklých u jednotlivých HA produktů odlišnými technologickými procesy štěpení mléčných bílkovin. V praxi bývá dítě krmeno většinou jedním specifickým výrobkem, který by měl být hodnocen samostatně, kdyby to bylo možné. K tomu však jen výjimečně existují nezávislé materiály.
Přestože některé práce naznačují, že hypoalergenní mléka mohou částečně chránit kojence proti vývoji alergických onemocnění, důkazy jsou omezené a slabé (3- 8). Další studie zase upozorňují na vzestup rizika alergických nemocí v důsledku podávání HA mlék i na metodické nedostatky četných prací. Studie GINI zpočátku sloužila jako hlavní argumentace pro prevenci alergie HA mléky. Pokud by např. nějaký účinek jevil příslib náznaku alespoň malé účinnosti, mohl by se snad týkat atopického ekzému právě podle studie GINI (9-11). Statistická průkaznost je však prakticky nulová a kvalita studie i hodnověrnost jsou nízké. Navíc, každý důkaz by v medicíně založené na důkazech měl být reprodukovatelný. Zhodnocení výsledků novějších studií (a dokonce reálně i GINI), ukazujících na možnost zvýšeného rizika astmatu u dětí po výživě HA mléky, svědčí však spíše proti ochrannému účinku HA mlék. Holandská studie dokonce svědčí pro jednoznačné a výrazné zvýšení manifestace atopického ekzému i hvízdavých bronchitid právě u dětí s HA mléky (3).
V odborném světě byla otázka prospěšnosti podávání HA mlék dětem s vysokým rizikem alergie opakovaně analyzována, výsledky byly často diskutabilní a protikladné. Příznivé závěry pocházely především od výrobců HA mlék a jejich spolupracovníků. Přes veškerou snahu o dojem „neutrality“ studie GINI je třeba uvést, že tato studie je úzce propojená s marketingem výživového průmyslu. Hlavní autorka i spoluautoři udávají konflikty zájmů, orientované právě tímto směrem. Metaanalýza Szajewské z r. 2010, která je dalším „argumentem“ pro HA mléka (4), byla grantem výživové firmy financována. Výběr studií je natolik neobvyklý, že sama její autorka zde uvádí, že ze všech zařazených studií obstojí pouze studie GINI (?!) (5).
6. Zrání imunity, kontakt s alergeny
Zatímco lymfocyty jsou již po narození funkčně připraveny specificky reagovat na alergeny, pro časný typ alergie nezbytná tvorba specifických protilátek třídy IgE může probíhat až s časovým opožděním a je navíc podmíněná dozráním dalších složek imunity. Alergie a astma mohou mít svůj původ právě v tomto časném období (1).
Imunita dítěte v prvních týdnech života je vystavena obrovskému počtu nových antigenních podnětů. Jeho imunitní systém je po narození nezralý a regulovaný spíše směrem k omezené reaktivitě než k imunitní odpovědi. Zpočátku snížená imunitní reaktivita je v jistém smyslu potřebná, jinak by hrozilo funkční zahlcení imunitního systému a zřejmě i energetický kolaps organismu. Jde o kontakty s novými potravinovými antigeny a alergeny, střevní bakteriální flóru, mikroby a antigeny vnějšího prostředí působící zejména na na kůži, sliznice gastrointestinálního i respiračního systému.
Tyto stimuly jsou nepostradatelné pro správné utváření imunitního systému, jeho přestavbu a dozrávání i změnu naprogramování imunitní reaktivity. Za současného vlivu genetických informací podněcují dozrávání a individualizaci imunitních reakcí, které se orientují buď směrem k převaze reaktivity typu Th1 anebo Th2 T lymfocytů, s protiinfekčním anebo proalergickým směrováním.V současnosti je však známo, že Th1 – Th2 paradigma popisuje jen menší výsek dějů, rozhodujících pro vývoj alergie. Velmi významnou roli hraje i přirozená imunita, zejména slizničních povrchů a kůže. Klíčové jsou také nověji objevené regulační imunitní reakce s rozhodujícím vlivem na indukci imunitní tolerance. Souhra uvedených a dalších faktorů je nezbytná pro vývoj t. zv. orální imunitní tolerance, která je nepostradatelná pro nealergickou odezvu na cizorodé bílkoviny potravy.
7. Aktivní imunitní tolerance
Stejně tak jako reaktivita vůči cizorodým bílkovinám je u člověka nepostradatelná i schopnost na cizí látky nereagovat, obzvláště pak funkce aktivní imunitní tolerance. Podle novějších poznatků může být klíčem k prevenci alergie (1). Na jejím navozování se podílí zejména funkce regulačních T lymfocytů (Treg), označovaných též Th3 T lymfocyty a cytokiny s regulační funkcí. Významné je, že regulační reakci T reg. T lymfocytů musí předcházet setkání dotyčného antigenu – tolerogenu s antigen prezentujícími buňkami ve sliznicích nebo kůži. Vznik alergie souvisí s funkčním selháním T regulačních buněk, zejména CD4+25+Foxp3+ (CD25HI+Foxp3), ev. se znakem CD 127+. Jde o subsety T regulačních lymfocytů, buňky zásadní důležitosti v procesu indukce imunitní tolerance s produkcí IL 10 a TGFα a cestou TGFα regulované. T reg. lymfocyty brzdí procesy směřující ke vzniku senzibilizace a porucha jejich funkce je jednou z hlavních příčin alergického zánětu. Funkční suprese T regulačních subsetů s nežádoucí expanzí určitých efektorových buněk může nastat také v důsledku změny aktivity receptorů nebezpečí dendritických a epiteliálních buněk povrchů sliznic a kůže. Právě zde dochází k funkčnímu propojení procesů imunitní tolerance s tělními povrchy a tím i s faktory vnějšího prostředí, které mohou vznik tolerance narušovat. Podle haptenové hypotézy vzniku alergie jde např. o kontakty s různými škodlivinami, dráždivými látkami, chemikáliemi, kosmetikou a podobně. Jejich nadměrné působení může vést až k jakémukoli alergickému onemocnění.
Z uvedeného vyplývá zásadní skutečnost, že imunitní tolerance se navozuje aktivními imunitními procesy, které mohou být iniciovány pouze tehdy, pokud se s dotyčnými antigeny imunitní systém setká. Alergii potom lze považovat za poruchu vývoje imunitní tolerance při převaze specifické alergické odpovídavosti. S těmito současnými pohledy na vznik alergie je pokus o prevenci alergických onemocnění eliminace potravinových alergenů v útlém kojeneckém věku sotva slučitelný.
Prevence alergie snížením příjmu alergenů kravského mléka dnes nejen nekoreluje s koncepcí navozování orální imunitní tolerance expozicí k antigenům – tolerogenům potravinového původu, ale ani s novějšími klinickými studiemi. Čím časnější byla expozice kojenců bílkovinami kravského mléka (BKM), tím řidší byl výskyt alergie v budoucnosti. Katz zjistil třicetipětinásobné snížení IgE – mediované alergie na BKM časným zavedením běžného kojeneckého mléka ve srovnání se zaváděním pozdějším (12). Šlo o precizní prospektivní sledování novorozenecké kohorty 13 019 dětí s běžnými kojeneckými mléky. Alergie na BKM byly symptomatické, ověřené expozičními testy a tím častější, čím později byla mléčná strava zařazena při vysoké statistické významnosti p < 0,001 (12).
8. Závěr
Prevence alergie HA mléky a medicína založená na důkazech
Prevence alergických onemocnění je problematikou, která se od léčby alergie na BKM pomocí HA mlék jednoznačně liší. Ve světle dnešních teoretických i praktických poznatků o aktivní imunitní toleranci je myšlenka prevence alergie eliminací potravin s vysokou alergenicitou překonaná.
Preventivní aplikace hypoalergenních mlék rizikovým kojencům do 4 měsíců života neodpovídá dnešním poznatkům. Navíc, plošné doporučování výživy HA mléky nebo prodlužování jejich podávání přes 4 měsíce života není ani postupem oficiální medicíny (13). Racionální využití HA mlék dnes spočívá spíše jen v léčbě již vzniklé alergie na mléko.
Kam dál pokračovat:
Jsou hypoalergenní mléka na prevenci alergie účinná?
Zkratky:
- BKM – bílkovina kravského mléka
- ESPGHAN – European Society for Pediatric Gastroenterology, Hepatology and Nutrition (Evropská společnost pro pediatrickou gastroenterologii, hepatologii a výživu)
- GINI – German Infant Nutritional Intervention Study (Německá kojenecká intervenční výživová studie)
- HA mléka – hypoalergenní mléka
- WAO – World Allergy Organization (Světová alergologická organizace)
Klíčová slova:
hypoalergenní mléka, HA mléka, prevence alergie, alergická onemocnění, atopický ekzém, průduškové astma, bílkoviny kravského mléka, imunitní tolerance
Autor: MUDr. Jiří Novák, Alergologie a imunologie při Ústřední vojenské nemocnici, Praha
Literatura:
1. Pawankar R., Canonica W, G., Holgate S.T. Lockey R.F. WAO White Book on Allergy 2011 – 2012: Executive Summary. World Allergy Organization. A World Federation of Allergy, Asthma and Clinical Immunology Societes. 2011.
2. Johansson SG, Haahtela T, Davies KH, et al. Prevention of Allergy and Allergic Astma. World Allergy Organization Project, Report and Guidelines. Chemical Immunology and allergy. Vol. 84. Basel: Karger. 2005.
3. Snijders BEP, Thijs C, vanRee R, et al. Age at First Introduction of Cow Milk Products and Other Food Products in Relation to Infant Atopic Manifestations in the First 2 Years of Life: The KOALA Birth Cohort Study. Pediatrics 2008; 122/1/e115.full
4. Vandenplas Y. Infant formula with partial protein hydrolysates: evidence and remaining questions. J Pediatr Gastroenterol Nutr 2010; 50: 356-8.
5. Szajewska H, Horvath A. Meta-analysis of the evidence for a partially hydrolyzed 100% whey formula for the prevention of allergic diseases. Curr Med Res Opin 2010; 26: 423-37.
6. Iskedjian M, Szajewska H, Spieldenner J, Farah B, Berbari J. Meta-analysis of a partially hydrolysed 100%-whey infant formula vs. extensively hydrolysed infant formulas in the prevention of atopic dermatitis. Curr Med Res Opin 2010; 26: 2599-606.
7. Alexander DD, Cabana MD. Partially hydrolyzed 100% whey protein infant formula and reduced risk of atopic dermatitis: a meta-analysis. J Pediatr Gastroenterol Nutr 2010; 50: 422-30.
8. Kuo HC, Liu CA, Ou CY, Hsu TY, Wang CL, Huang HC, Chuang H, Liang HM, Yang KD. Partial protein-hydrolyzed infant formula decreased food sensitization but not allergic diseases in a prospective birth cohort study. Int Arch Allergy Immunol 2011; 154: 310-7.
9. von Berg A, Koletzko S, Pittrof BF, et al. Formulas Reduce the Incidence od Atopic Dermatitis but not that of Asthma: Three-Year Result of the German Infant Nutritional Intervention Study. J Allergy Clin Immunol 2007; 119: 718-725.
10. von Berg A, Pittrof BF, Kramer U, et al. Preventive effect of hydrolyzed infant formulas persists until age 6 years: Long- term results from the German Infant Nutritional Intervention Study (GINI). J Allergy Clin Immunol 2008; 121: 1442-1447.
11. von Berg A, Koletzko S, Grubl A, et al. The effect of hydrolyzed cow´s milk formula for allergy prevention in the first year of life: The German Infant Nutritional Intervention Study, a randomized double blind trial. J Allergy Clin Immunol 2003; 111: 533-40.
12. Katz Y, Rajuan N, Goldberg MR, et al. Early exposure to cow’s milk protein is protective against IgE-mediated cow’s milk protein allergy. J Allergy Clin Immunol 2010; 126: 77-82.e1.
13. Muche-Borowski C, Kopp M, Reese I, et al. Allergy Prevention. Clinical practice guideline. Dtsch Arztebl Int 2009; 106: 625-31.
